El VIH es el virus que provoca el SIDA y sus siglas significan:
Virus de la Inmunodeficiencia Humana.
El
Síndrome de Inmunodeficiencia Adquirida (SIDA) se caracteriza
por una marcada disminución inmunológica, teniendo
como consecuencia una mayor susceptibilidad a enfermedades oportunistas,
pasando por varios estadios hasta llegar invariablemente a la
muerte. Dentro de las enfermedades oportunistas características
del síndrome, existen varias trasmitidas por saliva:
hepatitis B, tuberculosis, herpes zoster, herpes simple, citomegalovirus
y mononucleosis. Por otra parte, aunque la evidencia ocupacional,
familiar y prácticas sexuales establecen que el SIDA
no se trasmite por vía oral (saliva), muchos individuos
continúan expresando miedo acerca de contagio de VIH
por esta vía. Para tratar de esclarecer y conocer los
aspectos actuales acerca de este rubro, el principal objetivo
de este trabajo, es conocer y discutir la relación que
guarda la saliva con el virus de inmunodeficiencia humana (VIH).
Como los demás virus, el VIH no puede sobrevivir de forma
independiente, sólo puede hacerlo en el interior de una
célula, y ataca preferentemente a los linfocitos T4,
principales responsables del sistema inmunitario. De esta manera,
paraliza progresivamente el sistema antes de que éste
haya tenido la posibilidad de organizar sus defensas. Ataca
además a otra variedad de glóbulos blancos, los
macrófagos, responsables de la fagocitosis.
El VIH se incorpora al genoma del linfocito
T4 insertando su código genético compuesto por
ARN en el ADN de los linfocitos T4. Como ADN y ARN son incompatibles,
el virus transforma su código ARN en un código
ADN, gracias a la encima llamada transcriptasa inversa.
Cuando el VIH ha implantado su código genético
en el de los linfocitos T4, se multiplica a expensas de estos
linfocitos y, finalmente, los destruye. De esta forma el sistema
inmunitario se ve progresivamente comprometido.
La infección por VIH es una infección transmisible,
pero solamente por medios bien identificados: la sangre y las
secreciones sexuales. En primer lugar veremos las condiciones
de la transmisión, y después, las principales
vías.
Condiciones de la transmisión.
• El VIH es frágil, sobrevive muy mal y muy poco
tiempo fuera de un organismo. Es un virus muy sensible al calor
(no soporta más de 60º C). Por este motivo, para
infectar el organismo, el virus debe penetrar en su interior
y entrar en contacto con la sangre del individuo expuesto.
• Parece que la transmisión necesita una cantidad
mínima de virus o un "umbral" para provocar
una infección. Por debajo de ese umbral, el organismo
consigue librarse del virus y le impide instalarse en él.
• El virus se ha encontrado principalmente en la sangre,
el esperma, flujo vaginal, leche materna y otras secreciones
sexuales de las personas infectadas. También se ha encontrado
en otros fluidos corporales, aunque no supera el umbral necesario
para la infección.
Modos
de transmisión:
- Transmisión sexual (vía sexual).
- Uso compartido de agujas, de jeringuillas y de instrumentos
contaminados. Transfusión sanguínea e inyección
de productos sanguíneos (Vía Sanguínea).
- De la madre infectada a su feto (Vía Vertical).
Manifestaciones
orales:
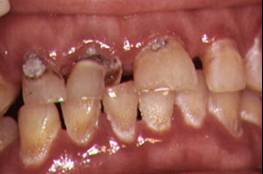
A. Candidiasis
Se observan tres formas clínicas predominantes de candidiasis
en personas HIV+:
1. Candidiasis Eritematosa
Esta es una lesión roja "plana" que puede aparecer
en cualquier lugar de la cavidad oral, pero la mayoría
de las veces se presenta en la superficie dorsal de la lengua
y/o en el paladar. Esta lesión es probablemente la menos
diagnosticada entre aquellas vistas en personas infectadas con
HIV-, tiende a ser sintomática y su principal manifestación
es una sensación de ardor o quemazón, usualmente
asociada con la ingestión de alimentos salados o condimentados.
La lesión se parece a una quemadura causada por comer
pizza y a lesiones traumáticas del paladar posterior
y anterior. La Candidiasis Eritematosa es usualmente una manifestación
temprana de disfunción inmunológica. Este tipo
de Candidiasis es tratada con antimicóticos tópicos.
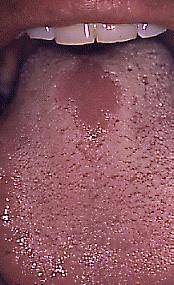
2. Candidiasis Pseudomembranosa
Esta es la lesión comúnmente llamada "algodoncillo
moniliasis o thrush". Aparece como placas blancas que se
pueden presentar en cualquier parte de la boca. Estas placas
pueden ser eliminadas dejando una superficie roja o sangrante.
El algodoncillo es a menudo la primera manifestación
de infección por HIV. En pacientes que se sabe que son
seropositivos, el algodoncillo puede ser un marcador de progresión
de la enfermedad. En pacientes terminales, el algodoncillo se
puede complicar por la xerostomía (boca seca).
3.
Queilitis o Estomatitis Angular
Esta lesión es común en personas con HIV pero
puede ocurrir en personas no infectadas.
La queilitis angular en sí misma no es diagnóstica
o específica de SIDA. Aparece como quebraduras o fisuras
radialesen los bordes de la boca y pueden estar o no acompañada
de algodoncillo othrush dentro de la cavidad oral.
Tratamiento de la Candidiasis oral
Las manifestaciones iniciales o infecciones leves deben ser
tratadas con preparaciones tópicas antimicóticas
por un periodo de al menos dos semanas. Medicamentos como el
Mycelex y Fungizone™ Oral Suspensión son algunos
ejemplos de dichas preparaciones. La Nistatina necesita mantenerse
en la boca durante 5 minutos por cada aplicación y debido
a que tiene un muy alto contenido de azúcar que puede
producir caries dentales, deberá ser acompañada
por un fluoruro recetado.
Es muy importante para las personas que usa dentaduras completas
o parciales tratar las mismas cuando se tiene Candidiasis. El
protocolo utilizado por el Centro de Salud Oral del Programa
de Enfermedades Infecciosas determina la limpieza minuciosa
de la dentadura completa o parcial una vez por día, y
dejarla durante la noche sumergida en una solución de
clorhexidina en proporción 1:1 como el Enjuague Oral
PerioGard MR. A los pacientes también se les indica que
coloquen 1 ml de Fungizone™ Oral Suspensión en
la parte acrílica de su dentadura parcial o total, dos
a cuatro veces por día antes de colocarse la prótesis.
La candidiasis moderara a severa puede requerir terapias sistemáticas
como ketoconazol, intraconazol o fluconazol. El tratamiento
deberá administrarse al menos durante dos semanas.
Debido a que las placas blancas no son visibles es muy importante
entender que, la infección puede seguir estando presente,
por lo cual el tratamiento deberá ser siempre completado
para evitar la recurrencia.
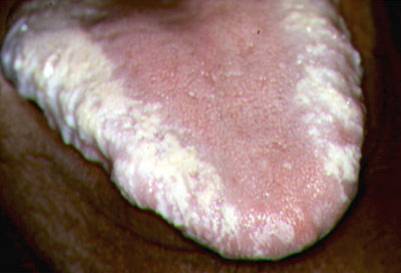
B. Leucoplaquia Vellosa/Pilosa Oral (OHL)
Es una lesión blanca que se presenta en los bordes laterales
de la lengua y que se asoció al virus de Epstein-Barr.
Esta lesión no puede ser removida mecánicamente
lo cual ayuda a diferenciarla del algodoncillo.
Por lo general esta lesión no requiere tratamiento, salvo
que afecte el gusto o la apariencia estética.
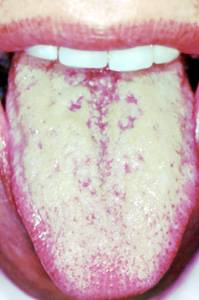
C.
Lengua Recubierta
Se manifiesta en la superficie dorsal o en la parte superior
de la lengua.
Muy a menudo se presenta como un sobrecrecimiento de las papilas
de la lengua o una bacteria, a menudo confundida con "thrush".
El tratamiento solo implica el cepillado de la lengua, no es
necesario medicación.
La "Lengua Recubierta" no es una manifestación
oral del SIDA pero es a menudo incorrectamente diagnosticada
como algodoncillo o moniliasis.
C.
Problemas Periodontales (encías)
La gingivitis o periodontitis puede presentarse sin importar
el estado de inmunodeficiencia del paciente, sin embargo, existen
algunos problemas periodontales que son propios de la infección
por HIV/SIDA.
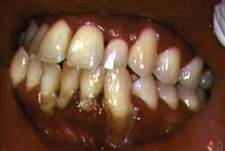
1. Eritema Gingival Linear (LGE) o Gingivitis de banda
roja:
El LGE se caracteriza por una banda rojo profundo (eritema)
a lo largo del cuello de los dientes, donde el tejido gingival
y el diente se unen. El tratamiento implica una limpieza dental
minuciosa y un enjuague complementario con una solución
de gluconato de clorhexidina al 0.12% como el Enjuague Oral
PerioGardMR.
El paciente debería enjuagarse dos veces al día
durante dos semanas. Si no es posible coordinar con el paciente
una cita para limpieza dental dentro de las siguientes semanas,
el PeriogardMR reducirá los síntomas hasta que
el paciente pueda asistir a la cita dental.
2. Periodontitis Ulcerativa Necrotizante (NUP)
La NUP es una manifestación oral severa que causa dolor,
sangrado gingival espontáneo y rápida destrucción
del tejido de la encía y del hueso de soporte. La NUP
es un indicador de supresión inmune severa. Los pacientes
refieren un dolor de mandíbula profundo. Si se observa
detenidamente, se puede ver tejidos ulcerados alrededor del
cuello de los dientes. En algunas ocasiones los dientes se aflojan.
El tratamiento implica una limpieza minuciosa y un raspado de
los tejidos infectados, además de un lavaje de clorhexidina
al 0.12%. A los pacientes se los debe recetar antibióticos
(por ejemplo: metronidazol 250 mg 3 - 4 veces por día,
durante 7 - 10 días o 500 mg 3 veces por día durante
un período de 7- 10 días) y una solución
de gluconato de clorhexidina al 0.12% durante dos semanas. El
manejo del dolor es muy importante y se deberán considerar
suplementos nutricionales, así como el tratamiento de
cualquier otra manifestación oral dolorosa que interfiera
con la alimentación. El rápido diagnóstico
y tratamiento son muy importantes, pero si no se está
en posibilidad de facilitar una cita dental de emergencia, se
puede medicar con enjuagues de clorhexidina oral al 0.12 %,
antibióticos, suplementos nutricionales y métodos
para el control del dolor, los cuales beneficiarán al
paciente hasta que se pueda concertar la cita.
D. Sarcoma de Kaposi (KS)
El Sarcoma de Kaposi es el tumor mas comúnmente asociado
con el SIDA y ha sido reportado en el 15% de la población
con SIDA. El sarcoma de Kaposi intraoral puede ser la manifestación
inicial de al menos 60 % de estos casos reportados.
La biopsia es necesaria para un diagnóstico definitivo.
La apariencia de estas lesiones puede variar desde plana a elevada
y de rojo a púrpura. La ubicación es en cualquier
lugar de la cavidad oral.
Hay una correlación entre el herpesvirus del sarcoma
de Kaposi (HHV8) y el sarcoma de Kaposi. El HHV8 ha sido encontrado
en el semen llevando a la teoría de que el sarcoma de
Kaposi puede ser transmitido sexualmente.
Las decisiones sobre el tratamiento se basan en el grado o extensión
de la enfermedad. Pequeñas lesiones confinadas a la boca
pueden ser tratadas con inyecciones intralesionales de 0.2 mg/cc
de sulfato de vinblastina, crioterapia, escisión quirúrgica
o terapia de radioterapia. La terapia sistémica se reserva
para pacientes con la enfermedad ramificada o con involucración
visceral.
La comunicación entre el médico tratante, el dermatólogo,
el oncólogo y el dentista es muy importante para el manejo
adecuado del sarcoma de Kaposi.
Las lesiones del sarcoma de Kaposi alrededor de la línea
de la encía deben de mantenerse muy limpias, ya que la
suprainfección es posible cuando la placa se acumula.
Es muy importante extremar el cuidado oral el en hogar.

E. Ulceraciones Orales
Las ulceraciones orales pueden ocurrir en casí la mitad
de la población infectada con HIV en algún momento
durante el curso de la infección. El diagnóstico
diferencial de úlceras en la cavidad bucal incluye a
las úlceras aftosas recurrentes y a las ulceraciones
causadas por los herpesvirus.
1. Ulceraciones Aftosas recurrentes (RAU)
Las RAU son de etiología desconocida y tienden a ocurrir
en tejidos no queratinizados como la mucosa bucal (mejillas),
faringe posterior y a los lados de la lengua. Las RAU no son
muy frecuentes en personas con SIDA pero pueden ser muy severas
y crónicas. El tratamiento, para la
mayoría de los casos, consiste en el uso de esteroides
tópicos como el jarabe CelestoneMR . Los corticoesteroides
sistémicos son utilizados para las lesiones más
severas. En casos de no ser efectivo el tratamientocon esteroides,
la talidomida (100 mg – 200 mg por día) ha mostrado
ser efectiva.
2. Ulceraciones por Virus Herpes simplex (HSV)
El herpes simple recurrente afecta los labios y la mucosa intraoral
en aproximadamente 10 a 25 % de las personas con SIDA. Dentro
de la cavidad oral, el HSV esta generalmente confinado a tejidos
queratinizados como son el paladar anterior y el tejido gingival.
El tratamiento incluye 200 mg de acyclovir
cinco veces por día por vía oral durante diez
días a dos semanas. Al igual que con otras ulceraciones
orales, se deberá tener cuidado en el aseo de la lesión.
Los enjuagues con buches orales basados en peróxido de
hidrogeno puede ser de gran ayuda.

F.
Xerostomía (Boca seca)
La boca seca es una molestia común en personas con HIV+
y debe ser manejada agresivamente para prevenir caries dentales
y problemas periodontales. Esta manifestación puede deberse
a problemas en la glándulas salivales o a los medicamentos
usados en gente con SIDA. Se conocen varios tipos de medicamentos
que causan resequedad de la boca incluyendo a los antidepresivos,
antihipertensivos, ansiolíticos y antihistamínicos.
La candidiasis se hace más difícil de tratar sin
un flujo de saliva adecuado. El confort y protección
del paciente son temas importantes que deben ser tenidos en
cuenta por el equipo de cuidado de la salud. Los pacientes pueden
masticar chicles sin azúcar y/o chupar caramelos sin
azúcar para estimular la producción de saliva.
El Optimoist Oral MoisturizerMR es un humectante de boca con
agradable sabor que puede proveer alivio a las personas que
padecen de boca seca. Se deberán recetar a los pacientes
fluoridos para prevenir lesiones dentales que pueden ocurrir
como resultado de un decremento del flujo salival. El Prevident
5000 Plus es una crema dental con un 1.1% de fluoruro de sodio
neutral que puede ser usada el lugar de los dentífricos
tradicionales.
Bibliografía
1. Glick M, Muzyka BD, Lurie O, Salkin LM. Oral Manifestations
associated with HIV-related disease as markers for immune suppression
and AIDS. Oral Surg Oral Med Oral Pathol 1994, vv:344-9.
2. Silverman Jr S, Gallo JW, McKnight BS et al. Clinical characteristics
and management responses in 85 HIV-infected patient with oral
candidiasis. Oral Surg Oral Med Oral Pathol 1996; 82:402 -7.






